Toen iemand pas aan me vroeg waar je in Nederland het beste terecht kunt voor een prostaatkankeroperatie moest ik meteen denken aan het promotieonderzoek van Maike Schepens waarover ook dit artikel verscheen.
De kwaliteit van operaties waarbij de prostaat van kankerpatiënten wordt verwijderd, verschilt in Nederland enorm per ziekenhuis. Het gevolg is dat bij het ene ziekenhuis veel meer patiënten incontinent verder moeten leven dan bij het andere ziekenhuis. Dit blijkt uit onderzoek van Maike Schepens, promovendus aan het Leiden UMC. Haar bevindingen zijn gepubliceerd in het wetenschappelijke tijdsschrift European Urology Open Science.
De cijfers uit het onderzoek zijn schrikbarend. in de beste ziekenhuizen wordt bijna 20 procent van de patiënten incontinent na een prostaatverwijdering, in het slechtst presterende ziekenhuis is dat ruim 84 procent. Het is nogal een verschil: 20% kans op incontinentie of meer dan 80%. En het vreemde is: als patiënt heb je geen idee hoe goed het ziekenhuis is waar je naar verwezen bent. Het onderzoek van Maike toonde aan dat de gegevens er zijn, maar dat het lastig is ze boven water te krijgen. Transparantie is blijkbaar lastig.
Dat superspecialisatie en hoge volumes verschil maken is al langer duidelijk. Als het gaat om prostaatkanker laat het Martiniziekenhuis in Hamburg dat het beste zien:
De urologen van de Martini-Klinik zien jaarlijks 5000 patiënten en het team doet 2200 operaties per jaar. Dat is aanzienlijk meer dan wereldtoppers als Mayo Clinics (1600 operaties) of John Hopkins Hospital (1400 operaties). Elke uroloog doet in Hamburg vier tot acht operaties per week. Superspecialisatie is het toverwoord, legt Graefen uit. ‘Onze medische zorg is top, omdat we elk onderdeel van het medische proces kunnen optimaliseren. Vroeger deed ik ook andere zaken, zoals nieroperaties of nierstenen verwijderen. Maar als je van alles een beetje doet, word je nooit ergens heel erg goed in.’
De concentratie zorgt ook voor nog veel betere uitkomsten dan in elk Nederlands ziekenhuis.
In de Hamburgse privékliniek krijgt 6,5 procent van de mensen incontinentieproblemen na een operatie. In de rest van de Duitse ziekenhuizen ligt dat op gemiddeld 43 procent.
Terug naar Nederland. Er is geen geconcentreerde prostaatkankerzorg in Nederland, dus ook geen ziekenhuizen die dit soort volumes benaderen. En geen urologen die structureel zoveel operaties uitvoeren. Maar nog lastiger is het dat die informatie moeilijk te vinden is. De website Zorginzicht van Zorginstituut Nederland bevat voor sommige sectoren en aandoeningen indicatoren die kwaliteitsinformatie opleveren. Prostaatcarcinoom zit daar ook bij. Omdat de indicator op de Transparantiekalender is opgenomen is het verplicht om hier kwaliteitsgegevens voor aan te leveren. Dit geldt alleen voor aanbieders die deze zorg ook daadwerkelijk leveren
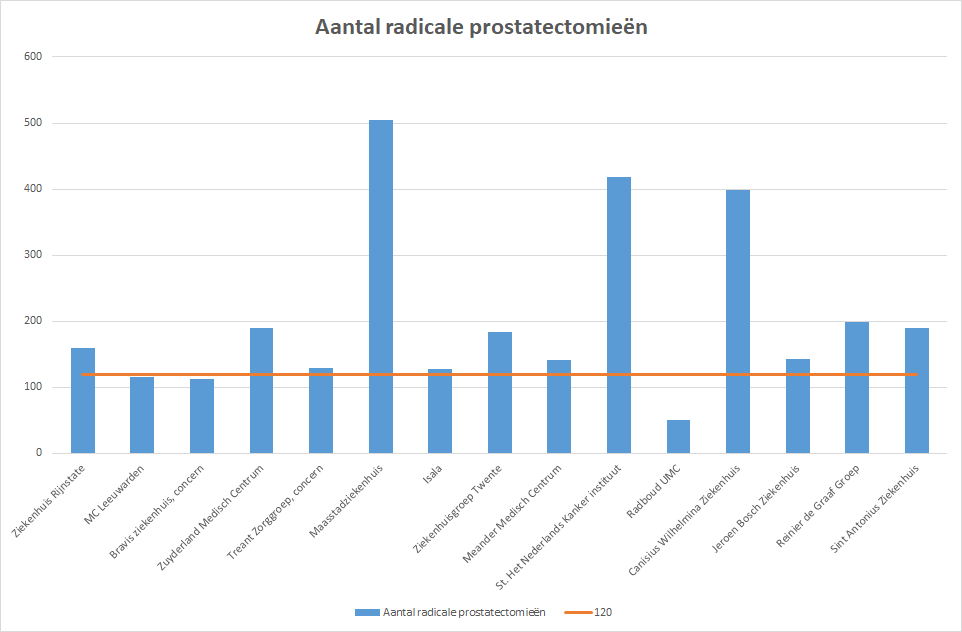
Volume per ziekenhuis
Uit het onderzoek van Maike Schepens blijkt dat in ziekenhuizen die minder dan 120 operaties per jaar uitvoeren de kans op incontinentie 52% groter is. Dat is best een verschil, en het zou voor mij wel uitmaken bij het kiezen van een ziekenhuis voor een operatie als deze. Die aantallen operaties zijn gelukkig wel beschikbaar. De meest recente cijfers zijn van 2023. De meeste ziekenhuizen zitten onder de 200 operaties per jaar, met ook een aantal rond of onder de 120. Drie ziekenhuizen rapporteren veel meer prostacetomieën uit te voeren, namelijk het Maasstadziekenhuis, het NKI en het CWZ.
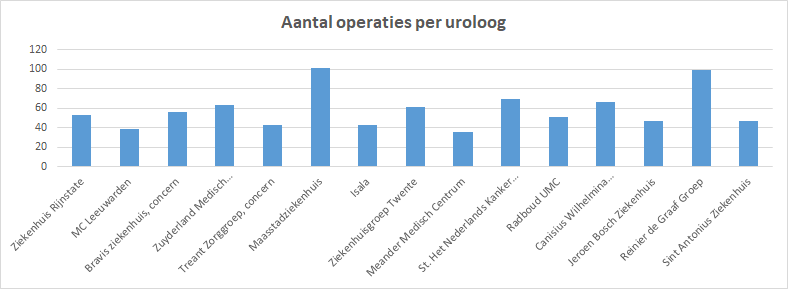
Volume per uroloog
Ook het aantal urologen dat de operaties uitvoert is in de gegevens beschikbaar. Het aantal operaties per uroloog ligt tussen 35 en 101. Twee ziekenhuizen springen er uit met aantallen van 100 (Reinier de Graaf) en 101 (Maasstad).
Complicaties
Volumes zeggen natuurlijk niet alles. Het liefst zou je deze cijfers combineren met gegevens over bijvoorbeeld blijvende incontinentie en impotentie. Maike deed dat in haar onderzoek door declaratiedata van de operaties te combineren met declaratiedata van incontintentiematerialen.
De verschillen tussen de resultaten van ziekenhuizen op het gebied van incontinentie zijn inzichtelijk gemaakt via een analyse van de declaratiedata van zorgverzekeraar Zilveren Kruis. Bij een representatieve patiëntengroep werd vastgesteld of er incontinentie was na de operatie door te kijken of deze mensen kosten voor middelen tegen incontinentie declareerden.
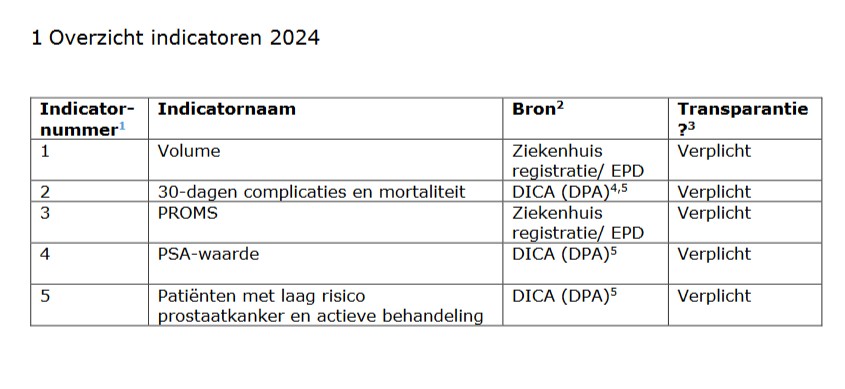
Helaas zijn deze gegevens niet openbaar beschikbaar. Want de verplichte indicatoren bevatten alleen directe complicaties van de operatie:
Hoe dan te kiezen?
Het is eigenlijk onvoorstelbaar: een operatie waarbij de kans op incontinentie in Nederland varieert tussen de 20 en 84%. Zonder te weten hoe dat in jouw ziekenhuis zit is het een oneerlijk kansspel. En daarom des te pijnlijker dat die gegevens niet beschikbaar worden gemaakt voor patiënten.
Echt het beste ziekenhuis kiezen kan dus niet. Wat rest is de bevinding van Maike dat volume er echt toe doet als het gaat om de kans op complicaties. Alleen kijkend naar dat volume (zonder dus iets te weten van de complicaties in dat ziekenhuis) springen er in Nederland drie ziekenhuizen uit (het Maasstadziekenhuis, het NKI en het CWZ). En een aantal haalt de 120 operaties per jaar niet (het Radboud, Bravis en Medisch Centrum Leeuwarden).
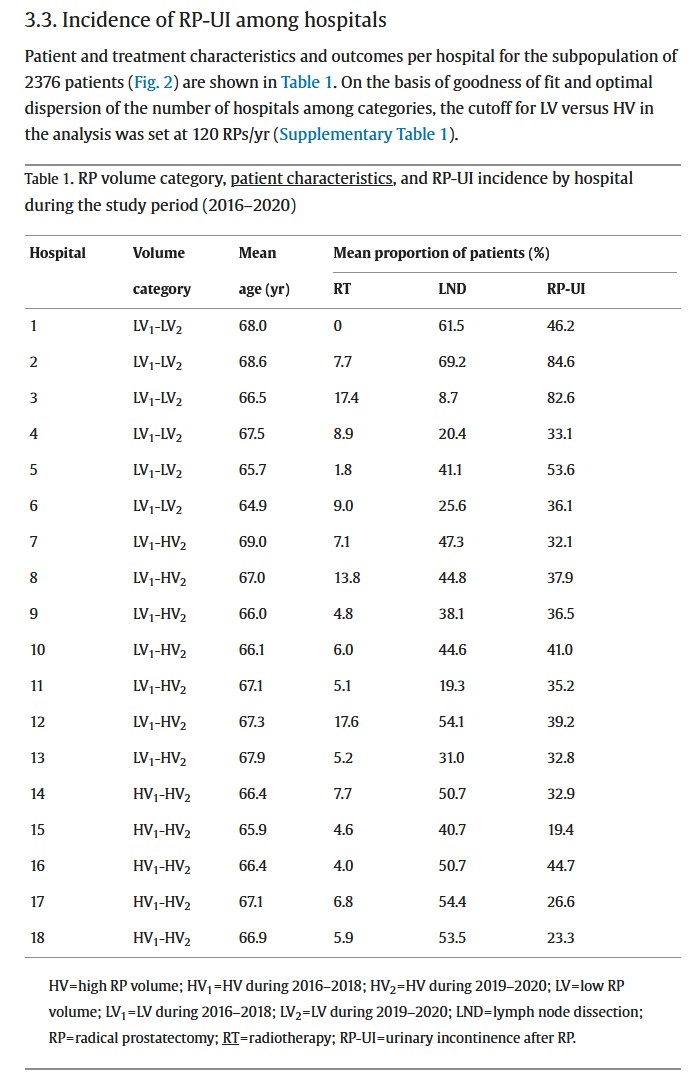
En toch durf ik eigenlijk geen advies te geven. Want onder de ziekenhuizen met het hoogste volume is er ook één (ziekenhuis 16) met een incontinentie percentage van 44,7%. Dat is meer dan twee keer zoveel als het beste ziekenhuis (nummer 15) dat ook een hoog volume heeft blijkt uit tabel 3.3 van de publicatie:
Kortom: maak die incontinentiecijfers openbaar!
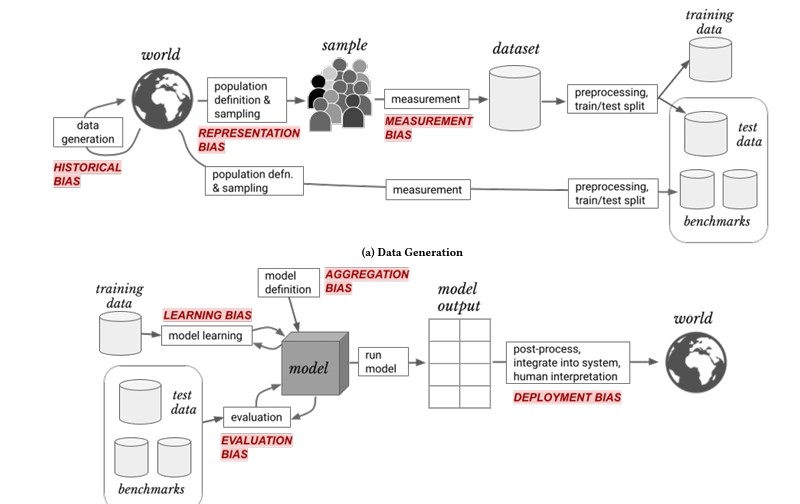
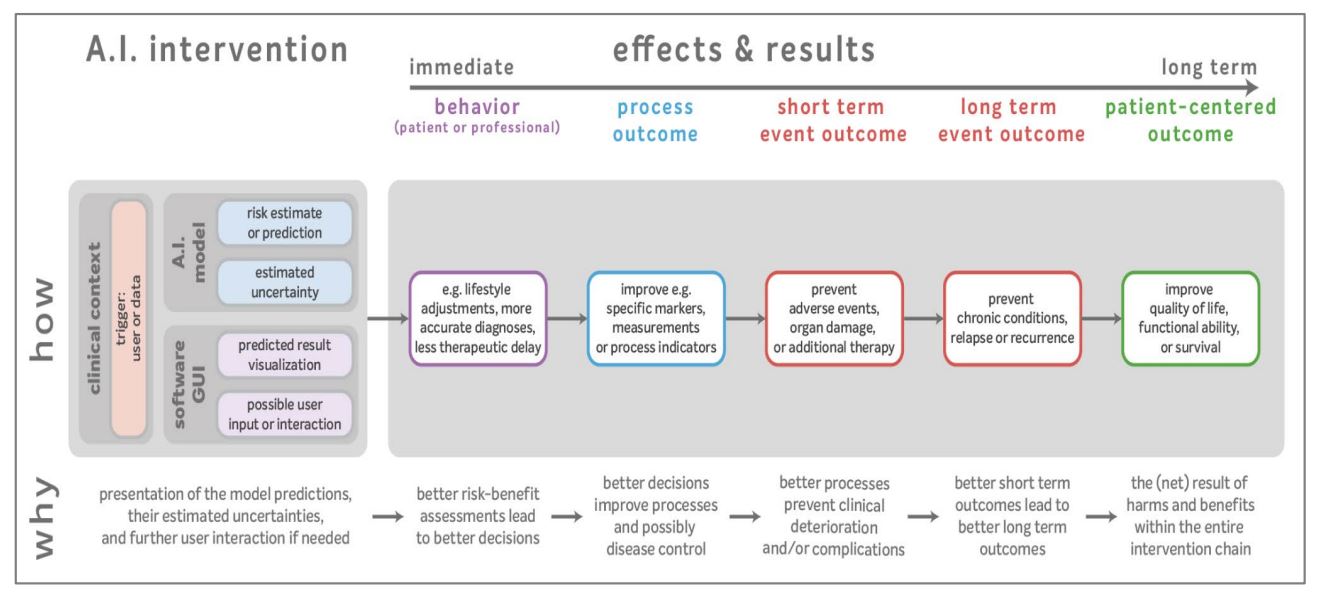 Beoordelen van uitkomsten: dat is zoals in de gezondheidszorg interventies worden beoordeeld. Het voorkomen van ongewenste vooringenomenheid daarin telt daarmee ook. Dat geldt voor handelingen door mensen in de zorg, en ook voor algoritmen.
Beoordelen van uitkomsten: dat is zoals in de gezondheidszorg interventies worden beoordeeld. Het voorkomen van ongewenste vooringenomenheid daarin telt daarmee ook. Dat geldt voor handelingen door mensen in de zorg, en ook voor algoritmen.
